Антибиограмата, известна още като Тест за антимикробна чувствителност (TSA), е изпит, който има за цел да определи профила на чувствителност и устойчивост на бактериите и гъбичките към антибиотици. Чрез резултата от антибиограмата лекарят може да посочи кой антибиотик е най-подходящ за лечение на инфекцията на човека, като по този начин се избягва използването на ненужни антибиотици, които не се борят с инфекцията, в допълнение към предотвратяването на появата на резистентност.
Антибиограмата обикновено се извършва след идентифициране на микроорганизми в големи количества в кръвта, урината, изпражненията и тъканите. По този начин, според идентифицирания микроорганизъм и профила на чувствителност, лекарят може да посочи най-подходящото лечение.
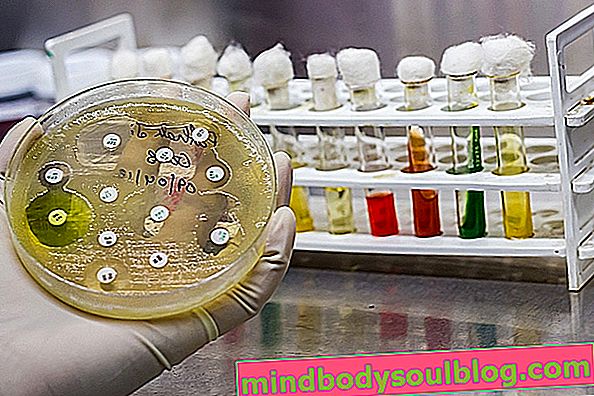
Как се прави антибиограмата
За да извърши антибиограмата, лекарят ще поиска събирането на биологичен материал като кръв, урина, слюнка, храчки, изпражнения или клетки от органа, замърсен от микроорганизми. След това тези проби се изпращат в микробиологична лаборатория за анализ и култивиране в хранителна среда, която благоприятства растежа на бактериите или гъбите.
След растежа микроорганизмът се изолира и се подлага на тестове за идентификация, за да се стигне до заключението на микроорганизма, отговорен за инфекцията. След изолирането се провежда и антибиограмата, за да се знае профилът на чувствителност и устойчивост на идентифицирания микроорганизъм, което може да се направи по два начина:
- Агар дифузионна антибиограма : при тази процедура малки хартиени дискове, съдържащи различни антибиотици, се поставят върху плоча с подходяща хранителна среда за растежа на инфекциозния агент. След 1 до 2 дни във фурната можете да видите дали чувате нарастване около диска или не. При липса на растеж се казва, че микроорганизмът е чувствителен към този антибиотик и се счита за най-подходящ за лечение на инфекция;
- Антибиограма въз основа на разреждане : при тази процедура има контейнер с няколко разреждания на антибиотик с различни дози, където се поставят микроорганизмите, които трябва да се анализират, и се определя минималната инхибираща концентрация (CMI) на антибиотика. Контейнерът, в който не се наблюдава микробен растеж, съответства на дозата на антибиотика, която трябва да се използва при лечението, тъй като предотвратява развитието на микроорганизма.
В момента в лабораториите антибиограмата се извършва от оборудване, което тества устойчивостта и чувствителността. Докладът, публикуван от оборудването, информира към кои антибиотици инфекциозният агент е бил устойчив и кои са били ефективни в борбата с микроорганизма и в каква концентрация.
Урокултура с антибиограма
Инфекцията на пикочните пътища е една от най-честите инфекции при жените, главно и при мъжете. Поради това е обичайно лекарите да изискват в допълнение към теста за урина тип 1, EAS и урината, придружени от антибиограма. По този начин, лекарят е в състояние да провери дали има някаква промяна в урината, която е показателна за бъбречни проблеми, чрез EAS и наличието на гъбички или бактерии в пикочните пътища, които могат да показват инфекция, чрез урина култура.
Ако се провери наличието на бактерии в урината, следващата антибиограма се извършва, за да може лекарят да знае кой антибиотик е най-подходящ за лечение. Въпреки това, в случай на пикочни инфекции, антибиотичното лечение се препоръчва само когато лицето има симптоми, за да предотврати развитието на микробна резистентност.
Разберете как се прави посявка на урина.
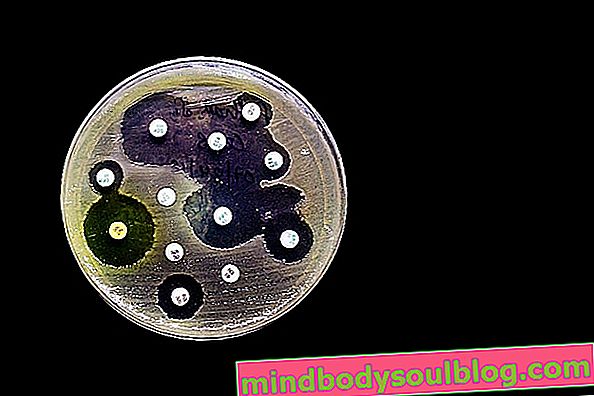
Как да тълкуваме резултата
Резултатът от антибиограмата може да отнеме до 3 до 5 дни и се получава чрез анализ на ефекта на антибиотиците върху растежа на микроорганизмите. Антибиотикът, който инхибира микробния растеж, е този, който е показан за лечение на инфекцията, но ако има растеж, това показва, че въпросният микроорганизъм не е чувствителен към този антибиотик, т.е. резистентен.
Резултатът от антибиограмата трябва да бъде интерпретиран от лекаря, който спазва стойностите на минималната инхибираща концентрация, наричана още CMI или MIC, и / или диаметъра на инхибиращия ореол, в зависимост от проведеното изследване. IMC съответства на минималната концентрация на антибиотик, която е способна да инхибира растежа на микробите и отговаря на стандартите на Института за клинични и лабораторни стандарти CLSI и може да варира в зависимост от антибиотика, който ще се тества, и микроорганизма, който е идентифициран .
В случая на агарната дифузионна антибиограма, където хартии, съдържащи определени концентрации на антибиотици, се поставят в хранителната среда с микроорганизма, след инкубация за около 18 часа е възможно да се усети наличието или не на инхибиторни ореоли. От размера на диаметъра на ореолите е възможно да се провери дали микроорганизмът не е чувствителен, податлив, междинен или устойчив на антибиотика.
Резултатът трябва също да се интерпретира въз основа на определянето на CLSI, което определя, че за теста за чувствителност на Escherichia coli към ампицилин, например, зоната на инхибиране, по-малка или равна на 13 mm, е показателна, че бактериите са устойчиви на антибиотик и ореол, равен на или по-голям от 17 mm, показва, че бактерията е чувствителна. Научете повече за резултата от посявка на урина с антибиограма.
По този начин, според резултата от антибиограмата, лекарят може да посочи най-ефективния антибиотик за борба с инфекцията.
Защо е необходимо да се идентифицира правилният антибиотик?
Използването на антибиотици, които не са подходящи и ефективни за микроорганизъм, забавя възстановяването на човека, частично лекува инфекцията и благоприятства развитието на механизми на микробна резистентност, което прави инфекцията по-трудна за лечение.
Поради същата причина е много важно да не се използват антибиотици без указанията на лекаря и ненужно, тъй като това може в крайна сметка да избере микроорганизми, по-устойчиви на антибиотици, намалявайки възможностите за лекарства за борба с инфекциите.